Реструктуризация
Анализ реструктуризации системы здравоохранения РФ
| Ссылка |
Название документа |
Размер |
Формат |
 скачать скачать |
Аналитический отчет за 2006 год (электронная версия) |
354 Кб |
Microsoft Word |
Аналитический отчет за 2006 год
Структурная реорганизация системы медицинской помощи населению в субъектах РФ (итоги мониторинга)
Введение.
Последние годы процесс структурной реорганизации здравоохранения осуществлялся в регионах РФ целенаправленно и достаточно активно, был ориентирован на повышение внутриотраслевой эффективности. Основные принципы реструктуризации изложены в проекте Отраслевой программы «Повышение структурной эффективности системы здравоохранения Российской Федерации на 2004-2010 годы» (2004г.), в соответствии с которой медико-организационные аспекты реорганизации включают оптимизацию системы медицинского обеспечения населения на основе переноса акцентов с дорогостоящих видов помощи на экономически более целесообразные:
· из сектора стационарной помощи в сектор амбулаторно-поликлинической помощи;
· от специализированной амбулаторной помощи в сектор первичной медико-санитарной помощи (расширение функций первичного звена);
· из круглосуточного стационара в дневной стационар, центр амбулаторной хирургии, стационар на дому (расширение использования стационарозамещающих технологий);
· из учреждений, оказывающих третичную (высокотехнологическую и дорогостоящую) медицинскую помощь, в учреждения, оказывающие вторичную (специализированную) медицинскую помощь;
· от мелких диагностических подразделений к централизованным службам, способным эффективно использовать дорогостоящую диагностическую технику;
· от мелких отделений районных больниц к межрайонным центрам специализированной лечебно-диагностической помощи;
· от мелких разрозненных отделений скорой медицинской помощи к централизованной системе ее оказания.
Вместе с тем на ход структурной реорганизации оказывали влияние многие факторы, в том числе, связанные с направлениями государственной политики в области развития и модернизации здравоохранения. В результате в соответствии с реализуемыми в разные годы приоритетами происходило ускорение одних процессов, замедление других. Так, 2004 год ознаменовался бурным развитием ОВП на селе, 2005г. – закрытием и перепрофилированием участковых больниц, развитием сети дневных стационаров.
Структурная реорганизация системы здравоохранения в 2006 году проходила под влиянием трех наиболее важных факторов. Это, во-первых, интенсивная реализация Федерального закона от 6 октября 2003г. №131-ФЗ «Об общих принципах организации местного самоуправления в Российской Федерации» в части перераспределения полномочий различных уровней власти в обеспечении населения медицинской помощью, в частности, передачи специализированных видов помощи из муниципального управления на региональный уровень. Во-вторых, выполнение национального приоритетного проекта «Здоровье», создавшего ресурсную основу для реализации основного принципа структурной реорганизации – повышения роли первичного звена здравоохранения. Реализация проекта была регламентирована федеральным законом от 30 июня 2006г. №91-ФЗ, 15 постановлениями Правительства РФ, направленными на укрепление материально-технической базы учреждений первичного звена здравоохранения, 23 отраслевыми нормативными правовыми актами, а также соглашениями со всеми субъектами РФ. Этот период характеризовался большим объемом дополнительных инвестиций в здравоохранение (из средств федерального бюджета было выделено 65,7 млрд.руб., из бюджетов Фонда социального страхования и Фонда медицинского страхования - еще 25,8 млрд.руб). Реализация проекта потребовала от региональных органов управления и руководителей учреждений здравоохранения переключения внимания на конкретные организационные меры, что интенсифицировало их работу по установленным проектом направлениям.
Третьим важнейшим фактором государственной политики, оказавшим влияние на повышение структурной эффективности здравоохранения, является повышение качества и доступности лекарственного обеспечения населения. В 2006г. утвержден перечень жизненно необходимых и важнейших лекарственных средств, а также перечень лекарственных препаратов для дополнительного обеспечения отдельных категорий граждан, имеющих права на государственную социальную помощь. Средняя стоимость одного рецепта в 2006г. увеличилась в 1,9 раза.
В 2006г. был изменен механизм предоставления гражданам РФ высокотехнологичной медицинской помощи. Введены стандарты и рассчитаны нормативы финансовых затрат на оказание высокотехнологичных видов помощи. Сформировано государственное задание на оказание этих видов помощи, а также листы ожидания на ее получение в субъектах РФ. В 8 субъектах РФ началось строительство федеральных центров высоких медицинских технологий.
В течение года проведена дополнительная диспансеризация около 6,7 млн. работающих граждан. Также были осуществлены мероприятия по профилактике ВИЧ-инфекции, гепатитов В и С, их выявлению и лечению.
С 1 января 2006г. началась выдача «Родового сертификата», что позволило беременным женщинам в период беременности и родов в полной мере реализовать свое право выбора женской консультации и родильного дома, а также сформировать здоровую конкуренцию среди учреждений здравоохранения, оказывающих помощь женщинам во время беременности и родов.
В рамках национального проекта более 12,8 тыс. врачей первичного звена здравоохранения прошли подготовку и переподготовку. Повышена заработная плата медицинских работников первичного звена в среднем в 2,2 раза, врачей-специалистов амбулаторно-поликлинических учреждений – в 1,8 раза, медицинских работников родовспоможения – в 1,6 раза.
В 2006г. (в соответствии с поручением Президента РФ по вопросам развития российского здравоохранения на 2006 2008 годы) были разработаны механизмы управления отраслью, позволяющие реализовать публичные обязательства государства в сфере здравоохранения по единому на всех территориях РФ стандарту, обеспечивающему повышение качества услуг в сфере здравоохранения. В рамках пилотного проекта, в который вошли 19 регионов, работа учреждений ориентирована на конечный результат..
Осуществляемые государственные меры, безусловно, не могли не отразиться на процессе структурной реорганизации здравоохранения, что позволило ожидать их проявления в следующем:
- перераспределение властных полномочий в рамках регионов должно отразиться на изменении структуры учреждений здравоохранения, привести к объединению муниципальных специализированных учреждений в рамках региональных структур и укрупнению региональных учреждений, продолжении перепрофилирования маломощных неэффективных стационарных учреждений в учреждения амбулаторно-поликлинической помощи;
- техническое обновление учреждений здравоохранения должно оказать влияние на повышение роли первичного звена и отразиться на снижении потребности в помощи на других этапах медицинского обслуживания;
- проведение массовых профилактических осмотров среди трудоспособного населения должно сказаться на объеме профилактических посещений, росте нагрузки на АПУ, а учитывая невысокий уровень здоровья населения, - на росте объемов лечебно-диагностической помощи, повышении потребности в интенсификации работы АПУ, развитии профилактических, диагностических, лечебных и оздоровительных подразделений, т.е. оптимизации структуры АПУ;
- повышение уровня оплаты труда в первичном звене здравоохранения должно привлечь медицинские кадры, способствовать развитию ОВП, укрепить участковые службы и СМП;
- улучшение лекарственного обеспечения должно снизить потребность в госпитализации, а также обращаемость хронических больных в ЛПУ и СМП в связи с обострением заболевания;
- повышенное внимание к развитию высокотехнологичных видов помощи должно способствовать интенсификации работы федеральных и региональных специализированных центров, а упрорядоченность в направлении – привести к уменьшению списков нуждающихся в регионах и снижению сроков их ожидания и т.д.;
.
1.Оценка динамики базовых параметров структурной реорганизации здравоохранения.
По данным официальной статистики тенденция перераспределения объемов помощи из стационарного звена и скорой медицинской помощи в амбулаторно-поликлинические учреждения сохранялась. Некоторая динамика базовых показателей имела место, однако значительных перемен в объемах медицинской помощи в зависимости от вида ее оказания в 2006 не произошло (табл. 1).
Таблица 1.
Динамика объемов медицинской помощи по основным видам
|
Показатели |
2005 |
2006 |
Показатель прироста |
|
Число посещений АПУ на 1 жителя |
8,9 |
9,0 |
1,1% |
|
Число госпитализаций (на 1000 населения) |
22,4 |
22,2 |
-0,9% |
|
Число вызовов скорой медицинской помощи (на 1000 населения) |
336 |
335 |
-0,3% |
|
Число дней лечения в дневных стационарах на 1000 населения |
415,7 |
417,0 |
0,3% |
Анализ ресурсной обеспеченности здравоохранения свидетельствует о наличии позитивного результата реструктуризации системы медицинской помощи, что выражается в укрупнении и объединении больничных и амбулаторно-поликлинических учреждений здравоохранения. Произошло значительное уменьшение числа стационарных учреждений (на 27,6%) при несущественном снижении обеспеченности населения больничными койками круглосуточного пребывания (на 2,1%) и сохранении обеспеченности местами в дневных стационарах (снижение только на 0,7%). Также произошло резкое снижение количества самостоятельных амбулаторно-поликлинических учреждений (в 2 раза) при значительно меньшем снижении суммарной мощности АПУ (только на 2,1%). Расформирование 53 станций скорой медицинской помощи по всей стране при фактическом сохранении объема помощи и росте числа бригад отражает ту же тенденцию укрупнения учреждений СМП (табл.2).
Таблица 2.
Динамика ресурсного обеспечения здравоохранения в 2006г. по сравнению с 2005г.
|
Показатели |
2005г. |
2006г. |
Показатель прироста за 2006 г. |
|
Количество больничных учреждений |
8859 |
6413 |
-27,6% |
|
Обеспеченность населения больничными койками круглосуточного пребывания (на 10 тыс.) |
98,5 |
96,4 |
-2,1% |
|
Мощность амбулаторно-поликлинических учреждений (Число посещений в смену на 10 тыс.) |
232,9 |
228,0 |
-2,1% |
|
Количество амбулаторно-поликлинических учреждений (самостоятельных) |
6741 |
3402 |
- в 2 раза |
|
Обеспеченность учреждений здравоохранения врачебными кадрами (на 10 тыс.) |
42,9 |
43,0 |
0,2% |
|
Обеспеченность учреждений здравоохранения средними медицинскими работниками (на 10 тыс.) |
95,4 |
95,0 |
-0,4% |
|
Количество ДС всех видов |
10735 |
11583 |
7,9% |
|
Обеспеченность койками в дневных стационарах (на 1000 населения) |
14,0 |
13,9 |
-0.7% |
|
Количество станций скорой медицинской помощи |
3276 |
3223 |
-1,6% |
|
Количество бригад СМП |
41669 |
43997 |
5,6% |
Что касается эффективности использования основных ресурсов здравоохранения, то существенных перемен не выявлено (табл.3.).
Таблица 3
Динамика показателей, характеризующих интенсивность использования основных ресурсов здравоохранения
|
Показатели |
2005г. |
2006г. |
Показатель прироста в 2006г. |
|
Средняя длительность лечения в стационаре (дни) |
13,8 |
13,6 |
- 1,5% |
|
Использование койки в году |
318 |
317 |
-0,3% |
|
Укомплектованность врачебных должностей городских учреждений (в%) |
93,5 |
93,1 |
-0,4% |
|
Укомплектованность врачебных должностей в сельских учреждениях (в%) |
89,3 |
87,9 |
-1,6% |
|
Коэффициент совместительства врачей |
1,5 |
1,5 |
нет |
|
Коэффициент совместительства средних медработников |
1,3 |
1,3 |
нет |
|
Соотношение числа врачебных и средних медицинских кадров |
2,2 |
2,2 |
нет |
Таким образом, приведенные статистические данные, отражающие общую ситуацию в динамике структурных перемен, свидетельствуют о том, что процесс структурной реорганизации в отрасли продолжался. Прошлый год в этом отношении стал годом интенсивного объединения и укрупнения учреждений здравоохранения. Незначительные колебания показателей внутриотраслевой эффективности свидетельствуют о временной стабилизации процесса реорганизации отрасли, что, скорее всего, связано с тем, что позитивное влияние национального проекта не успело в должной мере проявиться в 2006г., фактически ставшего подготовительным для обеспечения последующей динамики.
2.Характеристика структурных перемен в амбулаторно-поликлиническом звене.
За период 2006 года отмеченные выше существенные изменения в структуре амбулаторно-поликлинических учреждений связаны с резким сокращением количества амбулаторий (в 5,5 раз), уменьшением числа поликлиник (на 7,6%) (табл.4).
Таблица 4.
Динамика структурных, ресурсных и объемных изменений в амбулаторно-поликлиническом звене (в %).
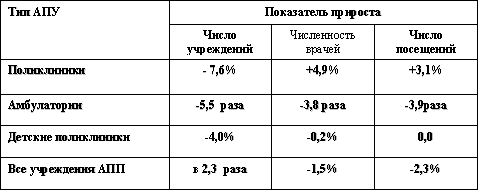
Налицо тенденция значительного сокращения амбулаторно-поликлинических учреждений, преимущественно за счет сельских амбулаторий, что вызвано их перепрофилированием. В результате число амбулаторий, не обеспеченных врачебными кадрами сократилось с 16% до 14,5%.
В общей структуре первичной медицинской помощи роль общеврачебной практики остается менее значимой в медицинском обеспечении населения по сравнению с участковой терапевтической и участковой педиатрической службами. На 1 врача общей практики приходится 5,7 участковых врачей - терапевтов и 4,0 педиатра. Резкий рост (на 28,3%) численности врачей общей практики (в 2005г. -24%) особенно на фоне снижения численности участковых врачей-педиатров и менее значительного, чем в предыдущий период, роста численности участковых врачей – терапевтов, свидетельствует об укреплении позиций ВОП в российском здравоохранении (табл.5).
Это положение нашло подтверждение и в динамике объема посещений у анализируемых групп специалистов. В течение 2006г. объем посещений ВОП увеличился на 28%, участковых терапевтов – только на 3,1%, участковых педиатров – на 3,7%.
Таблица 5
Динамика численности врачей участковых (терапевтов и педиатров) и ВОП (2004- 2006г.г.)
|
Наименование должности |
Показатель прироста в 2005г по сравнению с 2004г. |
Абсолютное число в 2005г. |
Абсолютное число в 2006г. |
Показатель прироста численности за 2006г. |
|
Врач терапевт участковый |
23,6% |
34352 |
36006 |
4,8% |
|
Врач педиатр участковый |
17,3% |
26049 |
25665 |
-1,5% |
|
Врач общей практики |
24,6% |
4909 |
6300 |
28,3% |
По данным мониторинга, в 2006 году сократилось число регионов, не имеющих врачей общей практики с 12 (в 2005г.) до 8, причем рост количества ОВП в городах составил 25,7%.
В лучшую сторону изменился качественный состав ОВП. Число сертифицированных ВОП возросло на 31,9%. Повысилась обеспеченность ОВП средним медицинским персоналом. Если 2004 год принять за 100%, то в 2005г. показатель прироста численности среднего медперсонала ОВП составил в городах 99,2%, на селе –88,4%, за 2006 г. соответственно - 33,4% и 17,1%. С каждым годом отмечался рост числа ОВП (в городах и на селе), оснащенных в соответствии с утвержденным стандартом (рис.).
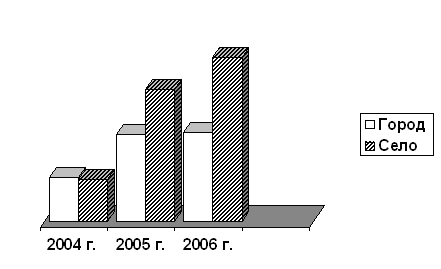
Рис. Динамика количества ОВП (в городах и на селе), оснащенных в соответствии с утвержденным стандартом
В течение 2006 года в структуре организационных форм ОВП перемен не произошло. Наибольший удельный вес сохранили ОВП, работающие по принципу самостоятельного юридического лица, а также практики, работающие на основе партнерства с педиатрами и акушер-гинекологами и групповые практики, объединяющие нескольких ВОП (табл. 6), причем рост происходил более интенсивно по ОВП, работающим в качестве самостоятельного юридического лица (на 13,8%), создаваемым в территориальных поликлиниках (на 11,6%), групповым практикам (на 10,5%).
Таблица 6.
Структура и динамика различных организационных форм работы ОВП, используемых в субъектах РФ
|
Организационная форма ОВП |
Ранговые места по частоте использования в регионах |
Показатель прироста числа регионов с ОВП указанных форм за 2006г.. |
|
2005 г. |
2006 г. |
|
1 |
Индивидуальная практика (оказание медицинской помощи одним ВОП, работающим со средним медицинским персоналом) |
5 |
5 |
8,04% |
|
2 |
Групповая практика (оказание медицинской
помощи несколькими ВОП, работающими
со средним медицинским персоналом и совместно использующими помещения, диагностическую и лечебную аппаратуру) |
3 |
3 |
10,5% |
|
3 |
Отделения ВОП в составе территориальных
поликлиник (как индивидуальные, так и групповые практики) |
4 |
4 |
11,6% |
|
4 |
Организация работы ВОП по принципу партнерства с педиатрами и акушер-гинекологами |
2 |
2 |
6,2% |
|
5 |
Организация работы группы ВОП в форме
самостоятельного юридического лица |
1 |
1 |
13,8% |
За последний год произошли изменения в структуре медицинской помощи, оказываемой ВОП. Продолжился рост ОВП, оказывающих медицинскую помощь по дерматовенерологии (на 16,8%), оториноларингологии (на 12,5%), офтальмологии (на 11,2%), эндокринологии (на 9,1%). Увеличился состав регионов, в которых ВОП оказывают виды помощи по смежным специальностям (табл. 7).
Таблица 7
Удельный вес регионов, ВОП в которых оказывали медицинскую помощь больным разного профиля
|
Виды медицинской помощи |
В %% к общему числу ответивших |
|
2004г. |
2005г. |
2006г. |
|
Терапевтическая |
77,5 |
73,6 |
80 |
|
Хирургическая |
64,0 |
72,4 |
73 |
|
Неврологическая |
71,9 |
73,6 |
76 |
|
Офтальмологическая |
69,7 |
70,1 |
74 |
|
Отоларингологическая |
73,0 |
70,1 |
71 |
|
Эндокринологическая |
58,4 |
64,4 |
67 |
|
Дерматовенерологическая |
47,2 |
55,2 |
63 |
|
Урологическая |
37,1 |
55,2 |
55 |
|
Другие виды (впишите): |
31,5 |
23,0 |
35 |
В 2006г. отмечается повышение роли врачей «первого контакта» (участкового терапевта, ВОП) в координации потоков больных. Так, число регионов, утвердивших порядок посещения специалистов только по направлению участкового врача (или ВОП), увеличилось с 36,% до 50%. В случае направления в дневные стационары – с 76,4% до 86,6%, на стационарное лечение – с 74,2% до 89%.
Интегральная оценка готовности амбулаторно-поликлинических учреждений к работе по раннему выявлению социально значимых заболеваний показала, что позитивные сдвиги в 2006г. по сравнению с 2005г. получены по всем видам патологии, причем наиболее значимые при артериальной гипертонии, гепатитах В и С. В то же время ранг нозологических форм по степени готовности АПУ к их выявлению и профилактике составил следующую последовательность (по убывающей): сахарный диабет, болезни, связанные с АГ, инфицирование ВИЧ, туберкулез, ЗППП, гепатиты В и С, психические расстройства, новообразования (табл.8).
Таблица 8
Ранжирование социально значимых заболеваний в зависимости от готовности АПУ к их профилактике и раннему выявлению
|
2005 г. |
Нозология |
2006г. |
Показатель прироста количества регионов, АПУ которых готовы к расширению деятельности за 2006 |
|
1 |
Сахарный диабет |
2 |
4,0% |
|
2 |
АГ |
1 |
13,0% |
|
3 |
ВИЧ |
3 |
4,3% |
|
4 |
Туберкулез |
4 |
4,3% |
|
5 |
ЗППП |
5 |
4,5% |
|
6 |
Гепатит В и С |
6 |
9,5% |
|
7 |
Психические расстройства |
7 |
5,0% |
|
8 |
Новообразования |
8 |
5,0% |
О переменах в оказании медицинской помощи доврачебного уровня (фельдшерско-акушерской) можно судить на основании снижения количества ФАПов за 1 год на 1,6%, численности персонала – на 4,2% при сохранении прежнего объема посещений на уровне 3,5 на 1000 сельских жителей. В течение года несколько снизилось количество ФАПов, обеспеченных фельдшерами (с 71,0% до 69,2%).
По официальной информации, количество консультативно –диагностических центров за последний год увеличилось только на 1 учреждение. Вместе с тем, показатель роста объема посещений центров (по данным регионального мониторинга) в 2006г. составил 107,1%.
Обобщая полученные результаты, можно сделать вывод о том, что проявлением административной реформы в регионах, стало сокращение количества учреждений здравоохранения, преимущественно сельские амбулатории. Вместе с тем, очевидно, что в стране продолжалось развитие ОВП, происходил их качественный рост, совершенствовались формы работы, расширялись контингенты обслуживаемых больных.
1. Структурные изменения в стационарном звене медицинской помощи
Для развития стационарной помощи в РФ характерны тенденции снижения количества стационарных учреждений и продолжающегося снижения мощности коечного фонда. За последний год существенные изменения претерпела структура, как учреждений здравоохранения так и коечного фонда в зависимости от типа учреждения (табл.9).
Таблица 9
Динамика количества и коечного фонда учреждений разного типа.
|
|
Количество учреждений |
Количество коек |
|
Тип учреждения |
2005г. |
2006г. |
Показатель прироста за 2006 г. |
2005г. |
2006г. |
Показатель прироста за 2006г. |
|
Все больницы |
7835 |
5521 |
-1,4 раза |
1394245 |
1376217 |
-1,3% |
|
Участковые больницы |
2631 |
628 |
-4,2 раза |
62326 |
18133 |
-3,4 раза |
|
Районные больницы |
267 |
223 |
-16,5% |
30815 |
26761 |
-13,2% |
|
Городские больницы |
1424 |
1241 |
-12,85% |
393772 |
375860 |
-4,55% |
|
Больницы СМП |
45 |
45 |
нет |
26037 |
25353 |
-2,6% |
|
ЦРБ |
1734 |
1748 |
0,8% |
345086 |
392998 |
13,9% |
|
Областные (кр., респ.) больницы |
174 |
179 |
2,9% |
112925 |
113953 |
0,9% |
|
Диспансеры:
региональные
муниципальные |
723
710 |
1017
223 |
1,4 раза
-3,2 раза |
92209
42794 |
122265
10394 |
1,3 раза
-4,1 раза |
Сокращение больничных учреждений в 1,4 раза за один 2006 год при снижении мощности коечного фонда только на 1,3% свидетельствует о процессе перераспределения коечного фонда между стационарными учреждениями разного типа. Реструктуризации, прежде всего, подлежали участковые больницы, число которых сократилось в 4,2 раза, а коечный фонд – в 3,4 раза, а также диспансеры муниципального подчинения (число учреждений снизилось в 3,2 раза, коечный фонд – в 4,1 раза). Муниципальные учреждения были переведены в ведомство субъектов РФ, о чем говорит увеличение учреждений в 1,4 раза, а коечного фонда – в 1,3 раза. Также увеличился коечный фонд ЦРБ, к которым, по-видимому, были присоединены более мелкие стационарные учреждения в качестве структурных подразделений. В результате, средняя мощность ЦРБ возросла с 199 до 225 коек.
По данным Минздравасоцразвития РФ, объем стационарной помощи, измеряемый в койко-днях, за два года снизился на 12,2%, в течение 2006 г. – на 6%, а уровень госпитализации вырос с 2004г. на 1,35%, за последний год – на 0,8%.
В результате перераспределения специализированных видов помощи между муниципальным и региональным уровнями муниципальные учреждения освободились от более тяжелой части больных за счет переключения потока в региональные учреждения, что и повлекло рост уровня госпитализации и средней длительности лечения в последних (табл. 10).
Таблица 10
Показатели деятельности больниц разного уровня (2006 г.) и их динамики (показатели прироста) по отношению к 2005 г.
|
|
Федеральные |
Субъекта РФ |
Муниципальные |
|
Средняя занятость койки |
276 |
1,5% |
325 |
1,9% |
314 |
-0,6% |
|
Средняя длительность пребывания на койке |
16,4 |
-1,8% |
18,9 |
3,8% |
11,4 |
-5,8% |
|
Уровень госпитализации |
0,73 |
-8.7% |
6,35 |
4,1% |
16,54 |
-2,7% |
Реорганизация участковых больниц, определившая основной объем реструктуризации стационарной помощи, проводилась по четырем основным моделям, частота использования которых хотя и различалась по годам, отражала общую тенденцию, связанную с формированием на базе больниц ОВП или сельских амбулаторий. Трансформация участковых больниц в учреждения медико-социального профиля, а особенно реабилитационные учреждения было явлением достаточно редким. Развитие же процесса реорганизации во времени имело существенные колебания. Так, интенсивность перевода участковых больниц в ОВП резко снизилась (в 3,3 раза) в 2005г. и за один 2006 г. выросла в 2,6 раза. Создание сельских амбулаторий, державшееся в 2004 и 2005 годах на одинаковом уровне, упало в 2 раза в 2006г. Рост больниц восстановительного лечения на базе участковых ежегодно составлял 200%, в то время как число реорганизованных участковых больниц в медико-социальные учреждения в 2006 г. упало в 3,4 раза.
Положительные тенденции отмечены в качественных показателях стационарной помощи. Произошедшее в 2005 г. учащение (по сравнению с 2004г.) случаев повторной госпитализации, в 2006г. уменьшилось.
Степень технологического развития стационарной помощи измеряется уровнем хирургической активности. Хирургическая активность стационаров в 2006г. осталась на уровне 2005 года (0,39 операций на 100 выбывших). Вместе с тем, произошло увеличение количества операций по таким значимым видам оперативных вмешательств как:
· коррекция пороков сердца – на 11,1%;
· имплантация кардиостиулятора – на 9,1%;
· аортокоронарошунтирование – на 20%;
· операции на сосудах – на 2,9%.
Сложнее сложилась ситуация с оперативными вмешательствами нейрохирургического профиля: снижение по разным видам составило 15% - 20%.
Происходящие организационные перемены не могли не отразиться на потребности населения в стационарном лечении. В 2006 г. с 76,4% до 79,3% увеличилось число регионов, указавших на наличие листов ожидания на госпитализацию плановых больных. В среднем, в расчете на 1 регион в 2005г. листы ожидания имелись по 3-м профилям специальности, в 2006г. – по 4-м. Динамика числа регионов, имеющих листы ожидания по отдельным специальностям показана в табл.11.
Таблица 11
Удельный вес регионов, имеющих листы ожидания на госпитализацию в отделения разного профиля в 2005 и 2006 г.г.
|
Профиль специальности |
2005г.
(из 70 ответивших регионов) |
2006г.
(из 66 ответивших регионов) |
|
Терапия |
22,9 |
21,2 |
|
невропатология |
42,9 |
37,9 |
|
офтальмология |
21,4 |
21,2 |
|
Кардио-хирургия |
28,6 |
42,4 |
|
Трансплантология |
5,7 |
9,1 |
|
гемодиализ |
7,1 |
4,5 |
|
Эндокринология |
30,0 |
34,8 |
|
кардиология |
41,4 |
31,8 |
|
Травматология |
10.0 |
22,7 |
|
Ортопедия |
12,9 |
13,6 |
|
ревматология |
8,6 |
4,5 |
|
Урология |
7,1 |
4,5 |
|
нефрология |
4.3 |
4,5 |
|
хирургия |
15,7 |
12,1 |
|
нейрохирургия |
10,0 |
19,7 |
|
Онкология |
5,7 |
10,6 |
|
Акушество-гинекология |
1,4 |
10,6 |
|
По всем видам |
8,6 |
10,6 |
По большей части представленного перечня число регионов, имеющих очереди на госпитализацию плановых больных, снизилось. Вместе с тем, увеличилось количество регионов, испытывающих затруднения в реализации потребности населения в стационарной кардиохирургической, нейрохирургической, травматологической, акушер-гинекологической, онкологической помощи. Расширение технологических возможностей учреждений, вероятно, в большей степени (по сравнению с возможностями) повысило уровень ожиданий пациентов и высветило приоритетные направления для дальнейшего развития специализированных видов помощи.
О повышении доступности в высокотехнологических видах медицинской помощи говорит увеличение за год числа перинатальных центров с 35 до 40, открытие 9 центров восстановительной терапии, 3 нарколого-реабилитационных центров (официальные данные). Удовлетворение потребности в высокотехнологичной медицинской помощи имело тенденцию роста с 2004г. ежегодно на 5% от потребности.
Процесс реструктуризации коснулся и специализированных служб, обеспечивающих население медицинской помощью при социально значимых заболеваниях, причем в разной степени (табл.12).
Таблица 12
Динамика изменений в состоянии отдельных специализированных служб
|
Наименование показателя |
2005г. |
2006г. |
Показатель прироста за 2006г. |
|
Кардиологическая служба:
1. Число диспансеров
2. Обеспеченность койками (на 10 тыс. населения)
3. Обеспеченность врачами-кардиологами (на 10 тыс. населения)
4. Число дней использования койки в году
5. Средняя длительность лечения |
|
|
|
|
25 |
25 |
нет |
|
3,8 |
3,7 |
-2,6% |
|
0,72 |
0,71 |
-1,4% |
|
341
14,6 |
345
14,3 |
1,2%
-2,0% |
|
Противотуберкулезная служба
1. Число больниц
2. Число диспансеров
3. Обеспеченность койками на 10 тыс. населения
4. Обеспеченность врачами-фтизиатрами на 10 тыс. населения
5. Число дней работы койки в году
6. Средняя длительность лечения |
|
|
|
|
105 |
98 |
-6,7% |
|
466 |
332 |
-28,7% |
|
5,5 |
5,0 |
-9.1% |
|
0,6 |
0,6 |
нет |
|
320
84,8 |
320
86,8 |
нет
2,4% |
|
Дермато-венерологическая помощь
1. Число диспансеров
2. Обеспеченность койками на 10 тыс. населения
3. Обеспеченность врачами-дерматовенерологами на 10 тыс. населения
4. Число дней работы койки в году
5. Средняя длительность лечения |
|
|
|
|
308 |
263 |
-14,6 |
|
1,45 |
1,37 |
-5,5% |
|
0,7
|
0,7 |
нет |
|
294 |
294 |
нет |
|
17,0 |
16,9 |
-0,6% |
|
Психиатрическая служба
1. Число больниц
2. Число диспансеров
3. Обеспеченность койками на 10 тыс. населения
4. Обеспеченность врачами-психиатрами на 10 тыс. населения
5. Число дней работы койки в году
6. Средняя длительность лечения |
|
|
|
|
270 |
269 |
-0,4% |
|
173 |
154 |
-11,0% |
|
11,4 |
11,2 |
-1,7% |
|
1,15 |
1,14 |
-0,9% |
|
333
64,9 |
316
62,4 |
-5,1%
-3.8% |
|
Онкологическая служба
1. Число диспансеров
2. Обеспеченность койками на 10 тыс. населения
3. Обеспеченность врачами-онкологами на 10 тыс. населения
4. Обеспеченность врачами-радиологами на 10 тыс. населения
5. Число дней работы койки в году
6. Средняя длительность лечения |
|
|
|
|
116 |
111 |
-4,3% |
|
2,7 |
2,7 |
нет |
|
0,41 |
0,41 |
нет |
|
0,14 |
0,13 |
-7,1% |
|
341
16,2 |
340
15,9 |
-0,3%
-1,85% |
|
|
|
|
|
Для всех специализированных служб характерно уменьшение ресурсной базы (особенно значимо для противотуберкулезной), о чем свидетельствует снижение обеспеченности населения койками и кадрами врачей, хотя в значительно меньшей степени, чем происходит уменьшение количества учреждений. По большинству служб отмечается рост интенсивности использования коечного фонда в основном за счет сокращения продолжительности лечения больных.
3. Развитие стационарозамещающих технологий
Структурная реорганизация учреждений здравоохранения, отразилось на их количестве, которое увеличилось на 3,9% (или 848 единиц). При этом количество мест за год уменьшилось на 0,7%. Уровень госпитализации не изменился и оставался на уровне 3,6 на 100 человек. Средняя длительность лечения также осталась неизменной и равной 11,5 дня.
По данным МЗСР РФ по итогам реализации ПГГ объем помощи (число дней лечения на 1000 населения) в дневных стационарах всех типов с 2004г (400,0 дней) по 2005 г. (417,0 дней) вырос на 4,3%, по сравнению с 2005 г. – только на 0,3%, что подтверждает выявленную тенденцию.
За 2006г. продолжали развиваться другие формы стационарозамещающих технологий. Число центров амбулаторной хирургии в 2005г. по сравнению с 2004г. возросло на 7,5%, в 2006 по сравнению с 2005г. – на 4,1%. При том, что нагрузка (число оперативных вмешательств) за последний год в среднем на 1 центр возросла на 8,6%.
Таким образом, для периода 2004-2006 г.г. структурная реорганизация стационарной помощи проходила в направлении повышения эффективности использования коечного фонда, о чем свидетельствует сокращение коечного фонда, в значительной степени, участковых больниц, его перераспределение в сторону укрупнения (объединения) стационарных учреждений (преимущественно ЦРБ), сокращения срока пребывания больных на койке. Среди нерешенных проблем следует выделить сохраняющуюся потребность населения в специализированной стационарной помощи, оказываемой на уровне субъекта РФ, а также высокотехнологичных видах помощи.
4.Тенденции в развитии скорой медицинской помощи
В 2006 году направления структурной реорганизации СМП отличались от предыдущего года. Незначительный, но рост количества станций СМП, имевший место в 2005г., сменился на их снижение в 2006г. на 53 (или на 1,6%) (табл. 13). Число бригад скорой медицинской помощи выросло на 808 (или на 5,6%). Рост числа общетерапевтических бригад составил 106,5%. специализированных бригад - 105,3% и фельдшерских –103,5%. При этом объем помощи также повысился на 185,3 тыс. выездов (или на 0,4%).
Таблица 13
Основные показатели состояния СМП в динамике за 2004 –2006 гг.
|
Показатели |
2004г. |
2005г. |
2006г. |
|
Абсолютное число |
Абсолютное число |
Показатель прироста за год |
Абсолютное число |
Показатель прироста за год |
|
Количество станций СМП |
3266 |
3276 |
0,3% |
3223 |
-1,6% |
|
Число выездов |
|
47636904 |
|
47822208 |
0,4% |
|
Число специализированных бригад |
5380 |
5376 |
-0,1% |
5658 |
5,3% |
|
Число фельдшерских бригад |
22233 |
22405 |
0,8% |
23194 |
3,5% |
Структура бригад СМП, несмотря на рост их количества в целом и по каждой из групп, практически не изменилась (табл.14).
Таблица 14
Структура бригад скорой медицинской помощи
|
Тип бригад |
2005 год |
2006г. |
|
Число бригад |
% |
Число бригад |
% |
|
Общетерапевтические |
12449 |
29,9 |
13257 |
30,2 |
|
Специализированные |
5376 |
12,9 |
5658 |
12,8 |
|
Реанимационные |
1799 |
4,3 |
1838 |
4,2 |
|
Фельдшерские |
22045 |
52,9 |
23194 |
52,8 |
|
Всего |
41669 |
100,0 |
43997 |
100,0 |
Оценка скоординированности работы СМП с другими учреждениями здравоохранения показала, что наиболее распространенной формой остается передача утвержденных форм документации, на что указали в 2005 г. 74,2% регионов, в 2006 – 72,0%. Остальные формы взаимодействия нашли отклик в работе СМП только в пятой части субъектов РФ (табл.15).
Таблица 15
Удельный вес регионов, использующих отдельные формы координации работы СМП с учреждениями здравоохранения (в %)
|
Форма взаимодействия |
2005г. |
2006г. |
|
1 Направление в амбулаторно-поликлинические учреждения
и стационары информации о поводах к вызову скорой
медицинской помощи населением и медицинским
персоналом и о показаниях к экстренной госпитализации
по разработанным и утвержденным формам |
74,2 |
72,0 |
|
2 Информирование амбулаторно-поликлинических
учреждений о выездах бригад скорой медицинской помощи
к больным с обострением хронического заболевания
и о необходимости посещения их врачом амбулаторно-
поликлинического учреждения на дому (активных вызов)
в случае отсутствия показаний к экстренной госпитализации |
22,5 |
25,6 |
|
3 Информирование амбулаторно-поликлинических
учреждений о вызовах скорой медицинской помощи
к больным с хроническими заболеваниями вне обострения |
20,2 |
20,3 |
|
4 Получение и анализ информации из стационаров
о расхождениях между диагнозами скорой медицинской
помощи и больничных учреждений |
22,5 |
20,3 |
В исследуемый период произошли позитивные сдвиги по параметрам, характеризующим эффективность использования СМП (табл.16)
Таблица 16
Динамика изменений в деятельности СМП в 2006г. по сравнению с 2005 г.
|
Параметры |
Показатель прироста к предыдущему году |
|
Доля вызовов скорой медицинской помощи, выполненных
с опозданием, в общем числе выполненных вызовов (%) |
-19%
|
|
Доля вызовов скорой медицинской помощи к больным
с хроническими заболеваниями (вне обострения) в общем
числе выполненных вызовов (%) |
- 2,5% |
|
Доля вызовов скорой медицинской помощи к больным
с хроническими заболеваниями (вне обострения) в часы работы
поликлиник в общем числе вызовов скорой медицинской
помощи к больным с хроническими заболеваниями (%) |
-12,3% |
Число больниц скорой медицинской помощи осталось прежним (45 учреждений), также как и число отделений экстренной и плановой консультативной помощи (111). Вместе с тем число коек в больницах СМП снизилось на 2,6%.
Реорганизация СМП по разделению скорой и неотложной медицинской помощи не получила поддержки в большинстве регионов. В 2006 г. доля регионов, практикующих такую форму медицинского обслуживания, сократилась с 30,3% (в 2005 г.) до 26,8%. По данным официальной статистики количество пунктов неотложной помощи уменьшилось с 262 до 200 (или на 23,7%), число обслуженных ими больных – на 20,7%.
Приведенные данные по оценке деятельности СМП позволяют говорить о сохранении тенденции дальнейшего развития этого вида помощи, на что указывает рост числа бригад, что вероятно связано с реализацией национального проекта, позволившего повысить техническую оснащенность СМП и уровень оплаты труда медицинского персонала. Одновременно происходило укрупнение станций СМП, что отразилось в уменьшении их числа на фоне роста бригад.
5.Информационно-аналитическое обеспечение работы учреждений здравоохранения
Информационное обеспечение деятельности учреждений здравоохранения – одно из наиболее интенсивно развивающихся направлений технологического реформирования отрасли. Существенную роль в этом сыграла работа учреждений в системе ОМС, ведение и обмен документации в которой требовал использования современных технологий сбора, обработки и передачи информации. В табл. 17 приведены данные, характеризующие состояние и направления информационного развития здравоохранения регионов.
Таблица 17
Удельный вес регионов, использующих информационно-аналитические технологии (в %)
|
Наименование технологий |
2005г. |
2006г. |
|
1 Автоматизированное управление деятельностью
амбулаторно-поликлиническим учреждением |
50,6 |
57,3 |
|
2 Автоматизированное управление деятельностью
скорой медицинской помощи |
48,3 |
50,0 |
|
3 Автоматизированное управление деятельностью
стационара |
53,9 |
54,9 |
|
4 Обмен информацией между лечебно-профилактическими
учреждениями и фондами обязательного медицинского
страхования |
88,8 |
89,0 |
|
5 Телемедицинские центры |
53,9 |
57,3 |
|
6 Телемедицинские консультации и конференции |
58,4 |
64,6 |
|
7 Интернет-конференции, Интернет-совещания |
21,3 |
28,0 |
Наибольшее распространение получили технологии, обеспечивающие взаимодействие с системой ОМС, использование телемедицины, управление больницей, поликлиникой, СМП. Менее распространенным является использование Интернета. Вместе с тем, в течение года (по данным официальной статистики) возросло число учреждений здравоохранения, подключенных к системе Интернет на 33,2%.
Система «МЕДСТАТ» используется почти в 90% регионов, «МЕДИНФО» менее доступна, и ею пользуются в 43, 9 % регионов. За последний год внимание к ней возросло, и число пользователей увеличилось на 3,5%.
Что касается компьютерной оснащенности учреждений, то компьютеризированные рабочие места в учреждениях имели 32,6% регионов (в 2005 г.), и 36,6% регионов в 2006 году, причем, если в 2005г компьютеризированы было в основном небольшое число учреждений в регионе, то в 2006г. перевес произошел в сторону регионов с большинством оснащенных компьютерами учреждений. На базе персональных компьютеров осуществляется взаимодействие органов управления и учреждений здравоохранения. Причем число регионов, где такое взаимодействие практикуется, существенно увеличилось (табл. 18).
Таблица 18
Удельный вес регионов, в которых используется электронная почта на разных уровнях управления (в %)
|
Виды коммуникаций |
2005г. |
2006г. |
|
Осуществляется рассылка
материалов регионального органа
управления здравоохранением
(РОУЗ) муниципальным органам
управления здравоохранением
(МОУЗ) по электронной почте |
32,6 |
39,0 |
|
Имеется практика отправки
муниципальными органами
управления здравоохранением
отчетных и других материалов
для РОУЗ по электронной почте |
34,8 |
39,0 |
Таким образом, проведенная оценка показала, что информатизация здравоохранения в регионах устойчиво развивается в направлениях, повышающих эффективность и качество работы учреждений, а также в целях совершенствования системы управления.
6. Регламентация лечебно-диагностической деятельности учреждений здравоохранения.
Проблема стандартизации медицинской деятельности находится в процессе решения в течение длительного времени. Понятно, что необходим федеральный уровень утверждения стандартов единых для страны в целом. Утверждение государственных стандартов осуществляется последовательно с учетом приоритетности решения проблем. На уровне субъектов получила широкое распространение практика разработки и использования собственной системы регламентов (стандартов, протоколов, клинических руководств и т.д.), число которых исчисляется тысячами.
В 2005г. в среднем на 1 регион приходилось 4847 стандартов для АПП и 10260 – для стационаров. Утвержденные (на уровне региона) протоколы составляли в 2005г. 80,7% от всех используемых в ЛПУ, в 2006г. их число уменьшилось и составило 72%. В стационарном звене процент утвержденных протоколов вырос за год с 71,3 до 91,2.
Одновременно в субъектах РФ разрабатываются и используются медико-экономические стандарты, среднее число которых в расчете на 1 регион в 2005 г. составило 1881, в 2006г. – 1595, а также клинико-статистические группы (среднее число 376 в 2005г. и 558 в 2006г.). Однако популярность этих технологий при тарифных расчетах за последний год несколько снизилась. В 2006г. только 57,7% учреждений (от числа 2005г.) использовали их в своей практике.
7. Общественная оценка структурной реорганизации здравоохранения
В качестве инструмента общественной оценки процесса и результатов реструктуризации в системе оказания медицинской помощи использовались опросы общественного мнения, проводимые среди населения и медицинских работников. Участие субъектов РФ в осуществлении этого вида деятельности неодинаково, как и используемые формы (табл. 19).
Таблица 19
Удельный вес регионов, осуществляющих изучение общественного мнения по вопросам реструктуризации здравоохранения (в %)
|
Формы изучения общественного мнения |
2005г. |
2006г. |
|
Социологический опрос населения по поводу реструктуризации амбулаторно-поликлинического звена |
57,3 |
79,3 |
|
Социологический опрос медицинских работников по поводу реструктуризации амбулаторно-поликлинической помощи |
69,5 |
58,5 |
|
Социологические опросы населения по поводу реструктуризации системы стационарной помощи |
69,7 |
32,9 |
|
Посредством анализа жалоб и удовлетворенных судебных исков. |
82,0 |
80,5 |
|
Изучение мнения медицинских работников по реструктуризации в стационарном звене |
62,9 |
63,4 |
Из приведенных данных видно, что в 2006 году в значительно большем числе регионов стало уделяться внимание изучению мнения населения о реструктуризации амбулаторно-поликлинической помощи. В то же время снизилась активность по учету мнения самих участников процесса структурной реорганизации – медицинских работников. В стационарах предпочтение отдано пассивному методу анализа общественного мнения (жалобам населения). Интерес к проведению социологических исследований среди населения резко снизился, среди медицинских работников практически остался на том же уровне. Приведенные данные свидетельствую о том, что учет общественного мнения (социального эффекта реформы) остается прерогативой регионов, его порядок не регламентирован и он не введен в повседневную практику управления.
Выводы
1. Основные итоги структурной реорганизации системы медицинской помощи населению в 2004 – 2006 г.г. состоят в стабилизации тенденции увеличения объема посещений амбулаторно-поликлинических учреждений на фоне снижения уровня госпитализации и обращений на СМП, в укрупнении больничных учреждений, реорганизации системы медицинской помощи на селе на основе развития ОВП, создании и дальнейшем развитии сети ДС, расширении амбулаторной хирургии, интенсификации использования коечного фонда, ресурсном укреплении и развитии службы СМП.
2. Структурная реорганизация амбулаторно-поликлинического звена характеризуется позитивными сдвигами по ряду основных параметров:
· существенным ростом количества ОВП (128,3% за 2006 г.) при увеличении темпа роста по сравнению с 2005г., когда он составил 124,6%;
· сокращением в 2006 г. количества сельских амбулаторий в 5,5 раза;
· снижением количества ФАПов на 1,6%
3. Структурные изменения в стационарном звене медицинской помощи в основном обусловлены перераспределением учреждений между уровнями управления, сокращением коечного фонда, интенсификацией лечебно-диагностического процесса и проявились в:
· закрытии или перепрофилировании участковых больниц (сокращение числа за год в 3,4 раза);
· уменьшении количества диспансеров муниципального подчинения в 4,1 раза и увеличении числа региональных диспансеров в 1,3 раза;
· возрастании средней мощности ЦРБ со 199 до 225 коек;
· перепрофилировании участковых больниц, преимущественно в ОВП. Использование участковых больниц в качестве таких организационных форм, как врачебные амбулатории и больницы медико-социальной помощи потеряло значимость;
· уменьшении средней длительности стационарного лечения больных с 13,8 до 13,6 дня.
4. Процесс реструктуризации коснулся специализированных служб по социально значимым заболеваниям и проявился в уменьшении количества диспансеров (в большей степени противотуберкулезных, дерматовенерологических, психиатрических), сокращением коечного фонда (за исключением, онкологической службы) на фоне снижения средней длительности лечения больного (за исключением, противотуберкулезной службы).
5. Тенденции в развитии стационарозамещающих технологий сохранялись:
· увеличился объем помощи (число дней лечения на 1000 населения), оказываемой в дневных стационарах за 2006 г. на 0,3% (на фоне снижения темпов роста по сравнению с предыдущим периодом) при росте количества ДС на 3,9% и снижении числа мест в них на 0,7%;
· продолжилось развитие амбулаторной хирургии. Количество центров выросло на 4,1%, что по темпам роста уступало предыдущему периоду, однако объем оперативных вмешательств, в среднем на 1 центр увеличился на 8,6%.
6. Структурное развитие службы скорой медицинской помощи характеризовалось сокращением станций СМП, увеличением количества бригад СМП, в большей степени общетерапевтических (на 6,4%), сохранением профильной структуры бригад.
7. Реорганизация коснулась процесса информатизации учреждений здравоохранения, что проявилось в увеличении числа регионов, в которых используются различные информационные технологии, увеличении числа учреждений, подсоединенных к Интернет.
8. Структурная реорганизация сопровождалась улучшением качественных показателей деятельности медицинских учреждений , что выразилось в следующем:
- улучшении качественного состава ОВП (рост числа сертифицированных ВОП (на 32%),
- повышении обеспеченности средним медицинским персоналом,
- увеличении числа ОВП, оснащенных в соответствии со стандартом,
- увеличении объема помощи у ВОП ежегодно более чем на 20%;
- расширении из года в год диапазона видов оказываемой медицинской помощи;
- повышении координирующей роли врачей первого контакта (ВОП, участковых терапевтов, педиатров) в распределении потока больных;
- повышении готовности регионов к расширению деятельности АПУ по раннему выявлению и профилактике социально значимых заболеваний;
- технологическом развитии учреждений здравоохранении, что проявилось в увеличении оперативной активности при болезнях сердечной – сосудистой системы; ежегодном повышении показателя реализации потребности населения в высокотехнологических видах помощи;
· снижении случаев повторной госпитализации;
· увеличении числа регионов, обеспечивших решение проблемы с госпитализацией больных по терапевтическому, хирургическому, неврологическому, кардиологическому, ревматологическому, урологическому, нефрологическому профилям отделений;
· повышении эффективности работы СМП (своевременности обслуживания пациентов, целевого использования).
· повышении уровня информационно-технологического обеспечения лечебно-диагностического процесса и управления (компьютеризации ЛПУ), оптимизации деятельности учреждений на основе широкого использования медицинских, медико-экономических и пр. видов стандартизации.
Список использованных сокращений
ЛПУ – лечебно-профилактическое учреждение (учреждение здравоохранения)
АПП – амбулаторно-поликлиническая помощь
АПУ - амбулаторно-поликлиническое учреждение
ВОП – врач общеврачебной практики
ДС – дневные стационары
МЭС – медико-экономические стандарты
ОВП – общеврачебная практика
СМП – скорая медицинская помощь
ФАП – фельдшерско-акушерский пункт